1. PEGの適応基準
- 必要な栄養を自発的に摂取できない
- 正常な消化管機能を有している
- 4週間以上の生命予後が見込まれる成人および小児
- 医学的な側面と倫理的側面から考察する必要がある
ASPENの栄養補給の投与経路
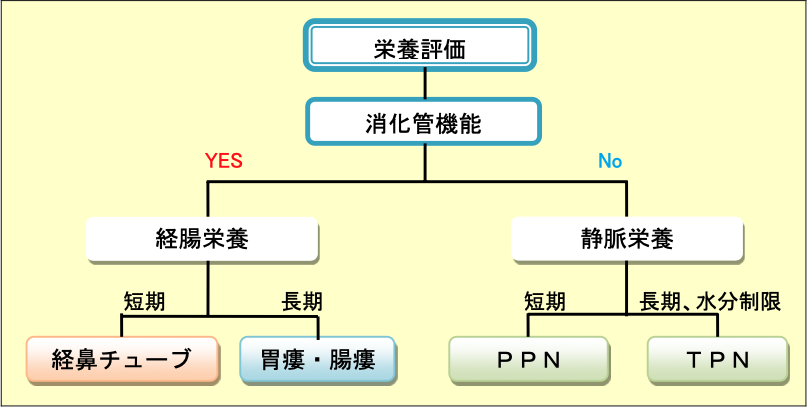
表1 PEGの適応
1. 摂食・嚥下障害
- 脳血管障害、認知症などのため、自発的に摂食できない
- 神経・筋疾患などのため、摂食不能または困難
- 頭部、顔面外傷のため摂食困難
- 喉咽頭、食道、胃噴門部狭窄
- 食道穿孔
2. 繰り返す誤嚥性肺炎
- 摂食できるが誤嚥を繰り返す
- 経鼻胃管留置に伴う誤嚥
3. 炎症性腸疾患
- 長期経腸栄養を必要とする炎症性腸疾患、とくにクローン病患者
4. 減圧治療
- 幽門狭窄
- 上部小腸閉塞
5. その他の特殊治療
表2 PEGの絶対的禁忌と相対的禁忌
絶対的禁忌
- 通常の内視鏡検査の絶対禁忌
- 内視鏡が通過不可能な咽頭・食道狭窄
- 胃前壁を腹壁に近接できない
- 補正できない出血傾向
- 消化管閉塞(減圧ドレナージ目的以外の場合)
相対的禁忌
- 大量の腹水貯留
- 極度の肥満
- 著明な肝腫大
- 胃の腫瘍性病変や急性粘膜病変
- 横隔膜ヘルニア
- 出血傾向
- 妊娠
- 門脈圧亢進
- 腹膜透析
- 癌性腹膜炎
- 全身状態不良
- 生命予後不良
- 胃手術既往
- 説明と同意が得られない
2. 医学的にみた適応のアルゴリズム(図1)
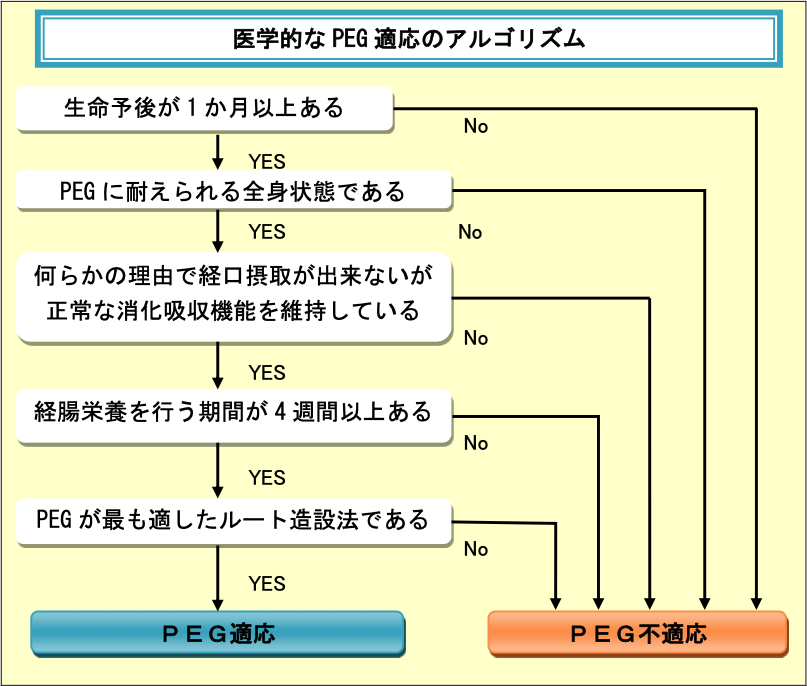
- PEGが適応となる医学的な条件は、PEGが安全に施行できて経腸栄養の効果が期待できることである。
- したがって、生命予後が極めて短い(通常1か月以内)場合や全身状態が極端に不良の場合にはPEGの適応から外れる。
- また、PEGはそもそも経腸栄養の投与ルートを造る手術であることから、栄養法として経腸栄養が適応となり、他の胃瘻造設法よりも優れていることが必要条件となる。
- 医学的にPEGが適応となるまでの過程のアルゴリズムを以下に表記する。
(1)生命予後は?
現在のところ、PEGの適応に関する生命予後の長短の基準は厳格に定められていないが、常識的に1か月以上の生命予後が期待できる成人および小児が適応となる。
(2)PEGに耐えられる全身状態か?
PEGは低侵襲の手術であるが、患者の全身状態が不良な場合には、相対的に高侵襲手術になる。全身状態の明確な評価基準はないが、通常の外科手術に準じれば、極度の低栄養(血清アルブミン値 2.5以下)や貧血(血色素 8.0以下)、重篤な感染症を併発している場合には、それらの治療を優先させるべきである。
(3)栄養法として経腸栄養が適応か?
ASPEN(American Society for Parenteral and Enteral Nutrition)の提唱する経静脈、経腸栄養のガイドラインによると、消化管が機能しており消化吸収が可能ならば経腸栄養が適応となる。なお、静脈栄養は、経腸栄養が施行できない場合に限られる。
(4)経腸栄養の期間は?
再度、ASPENの提唱する経静脈、経腸栄養ガイドラインを参考にすると、経腸栄養を行う期間が短期間(通常、4週間以内)の場合には非侵襲的で留置が容易な経鼻胃管法が選択される。使用期間が4週間以上に及ぶ場合には、瘻管法(胃瘻もしくは腸瘻)が適応となる。
(5)瘻管造設法の選択は
瘻管造設法としては、PEG、X線透視下経皮的胃瘻造設術(percutaneous radiologic-assisted gastrostomy:RAG)、腹腔鏡的胃瘻造設術(laparoscopic gastrostomy:LG)、開腹胃瘻造設術(surgical gastrostomy:SG)がある。現段階では、PEGが瘻管造設法の第一選択とされているが、症例によっては上記の手技を選択することもある。
3. 倫理面を考慮した適応のアルゴリズム(図2)
PEGの適応か否かを決定するためには、単に医学的にPEGが適応となるだけではなく、以下にあげる倫理面も考慮した適応基準がきわめて重要となる。

NPO法人 PDN PEGドクターズネットワークより引用
4. 当院での適応基準(他施設からの受け入れ基準)の具体的な補足
*以下に示す数値は目安であり、満たしていない場合でも胃瘻造設が不可能というわけではない。しかし、基準を満たしていない場合は、合併症のリスクが増加することをご家族にしっかりと理解して頂く必要がある。
(1)PEGに耐えられる全身状態か?(参照 2-(2))
全身状態の明確な評価基準はないが、極度の低栄養、貧血、重篤な感染症を併発している場合には、それらの治療を優先させるべきである。
極度の低栄養、貧血、重篤な感染症を除外する具体的な目安
| 血清Alb | 2.5以上(2.5未満は適応外) |
|---|---|
| Hb | 8.5以上(8.5未満は適応外) |
| CRP | 2.0未満(2.0以上は適応外) |
| WBC | 10000未満(10000以上は適応外) |
| 体温 | 37.5℃未満 (37.5℃以上は適応外) |
| SpO2 | 95%以上(room~2L経鼻カヌラで)(95%未満は適応外) |
出血傾向の具体的な目安
| Plt | 10万以上(10万未満は適応外) |
|---|---|
| PT | 70%以上(70%未満は適応外。抗凝固薬を使用している場合はガイドラインに準じて休薬するが、PTは70%以下のケースもあると考えられ、出血リスクが高くなることをご家族に説明し理解して頂く) |
(2) ご家族の十分な理解
(合併症のリスクや経過などに関する十分な理解が得られない場合は適応外)
a. 胃瘻造設中止になる可能性について
- 安全な穿刺ルートが取れない場合(胃の手術後や強いヘルニアなど)や、進行性胃がんが見つかった場合は中止になる。胃切除後の患者さんは基本的に造設困難です。
b. 起こりうる合併症について
- 出血:輸血が必要になることもある。命にかかわることもありうる。
- 他臓器の損傷:緊急手術が必要になることもある。命にかかわることもありうる。
- 処置が問題なく終了しても、元々の体力が弱いため、唾液の流れ込みによる誤嚥性肺炎などで、退院できずに(元の病院に転院できずに)、お亡くなりになることもありうる。
- 脳梗塞の既往のある方は、もともと梗塞を生じやすく、術前・術後の経過で脳梗塞を再発する可能性がある。梗塞の再発部位によっては命にかかわることもありうる。
c. 胃瘻造設後の経過について
- 胃瘻を造設したからといって、栄養状態が著明に改善し、元気になるわけではない。現状を何とか維持し、肺炎のリスクを減らすことは可能だが、過剰な期待には応えられない。
- 自然に分泌される唾液の流れ込みによる誤嚥性肺炎は、胃瘻を造設しても生じうるため、肺炎がゼロになるわけではない。
d. 胃瘻造設における当院での抗血栓薬(抗血小板薬・抗凝固薬)の休薬について
- 基本的には、2012年7月に発表された抗血栓薬休薬に関する消化器内視鏡ガイドラインに準じる。ガイドラインの中では、経皮内視鏡的胃瘻造設術は出血高危険度内視鏡処置に分類されている。
- ガイドラインに準じて休薬をしていることを説明し、それでも抗血栓薬の影響による出血のリスクや、抗血栓薬の休薬による脳梗塞再発のリスクがあることを、ご家族に理解して頂く。(理解がなければ、当院での胃瘻造設は困難)
参考
ガイドラインに準じた抗血小板薬の休薬の目安
- バイアスピリン:休薬なし
- プラビックス:アスピリン置換(5~7日間)
- パナルジン:アスピリン置換(5~7日間)
ガイドラインに準じた抗凝固薬の休薬の目安
- ワーファリン:3~5日前から休薬。必要に応じてヘパリン置換。
- DOAC(エリキュース・イグザレルト・リクシアナなど):前日または当日から休薬。